Par Patrick Pla, Université Paris-Saclay

Le concept d’hérédité est au cœur de la logique du vivant et ce sont les cellules germinales qui permettent de transmettre l’information génétique à la génération suivante.
Quel que soit l’organisme concerné, les cellules germinales ne naissent pas dans les gonades mais sont spécifiées très tôt dans le développement embryonnaire bien avant que les gonades ne se forment. Elles sont mises à part rapidement et ne participent pas aux feuillets embryonnaires, ectoderme/mésoderme/endoderme. Elles migrent ensuite pour atteindre les gonades (Richardson et Lehmann, 2010).
Bien que les mécanismes de détermination des cellules germinales ont varié au cours de l’évolution, certains acteurs sont remarquablement conservés tels que les protéines Vasa et Nanos qui lient des ARN (Tanaka et al., 2000; Juliano et al., 2010). De même, le dimorphisme sexuel est sous le contrôle des gènes de la famille Dmrt (Double sex/mab3-related) dans tout le règne animal (Kopp, 2012).
Le développement des organes génitaux
Généralités
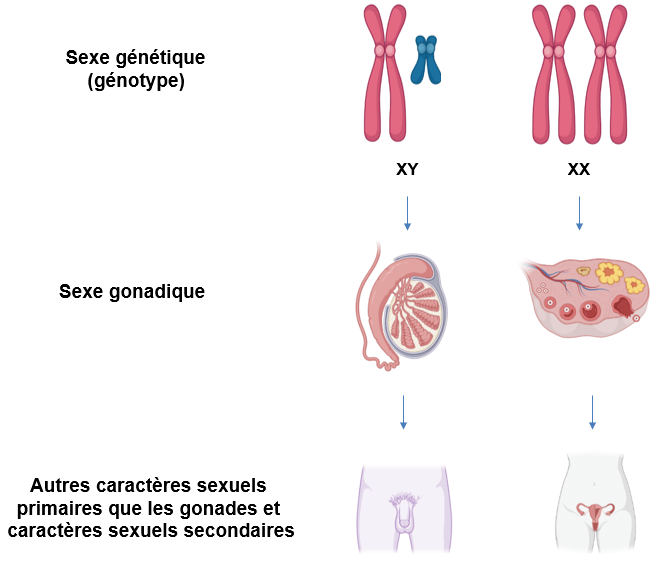
Le développement des organes génitaux est en grande partie déterminé par les gènes, même si l’environnement peut jouer un rôle plus ou marqué selon les cas. Chez les Mammifères, les organes génitaux sont déterminés par les chromosomes sexuels (XX = femelle; XY = mâle) et c’est la présence du chromosome Y qui est déterminante, même s’il n’est pas le seul à intervenir. Les oiseaux ont un système opposé : les mâles ont deux chromosomes sexuels similaires (ZZ, le nom des chromosomes est pure convention) et les femelles ont deux chromosomes sexuels différents (ZW). Dans ce cas, le sexe est déterminé par la quantité produite de DMRT1 dont le gène est porté par le chromosome Z, avec une forte concentration aboutissant à un phénotype mâle (Smith et al., 2009). Chez la drosophile, le chromosome Y est présent en unique exemplaire chez le mâle mais il ne joue pas de rôle dans la détermination du sexe et ce qui compte, c’est le nombre de chromosome X (un chez les mâles, deux chez les femelles). Chez d’autres insectes, notamment les abeilles (Hyménoptères), c’est la ploïdie générale qui compte : les mâles sont haploïdes, issus d’une parthénogenèse alors que les femelles sont diploïdes, issues d’une fécondation normale.
Signalons que dans certains cas, le sexe peut être déterminé par l’environnement, notamment la température. C’est le cas pendant le développement des œufs chez les tortues. Chez eux, l’expression de l’histone H3 déméthylase KDM6B est activée par les températures qui aboutissent à la formation de mâles. L’inhibition forcée de son expression aboutit à la formation de femelles, même si ce n’est pas la bonne température pour leur développement. L’activité de KDM6B permet l’activation de l’expression de Dmrt1 dont le produit dirige le développement des organes génitaux mâles (Ge et al., 2018).
Chez les Mammifères
RAPPEL : Vidéo sur la dissection de l’appareil génital mâle et femelle chez la souris.
Les crêtes génitales sont une structure mésodermique (originaire du mésoderme dit intermédiaire et associée au mésonéphros) à partir de laquelle les gonades (ovaires ou testicules) se développent. Les précurseurs des cellules qui peuplent les crêtes génitales dérivent de cellules multipotentes qui peuvent donner soit les gonades, soit les cellules de la corticosurrénale (Neirijnck et al., 2023). Ces deux types cellulaires sont déterminés et se séparent vers E10,5.
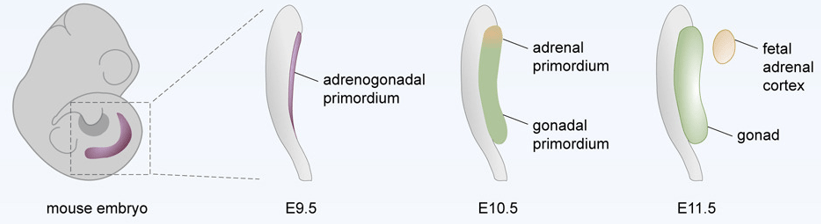
Des cellules prolifèrent dans les crêtes génitales chez la souris à partir de E10,5 et chez l’Homme à partir de la 4ème semaine depuis la fécondation. Les cellules germinales qui ont été générées à un autre endroit migrent vers ces structures (voir plus loin). C’est après E10,5 que cette gonade bi-potentielle se différencie en testicule ou en ovaire. Les cellules de soutien deviennent soit des cellules de Sertoli, soit des cellules folliculaires. Les cellules endocrines produisant des hormones stéroïdes deviennent soit des cellules de Leydig, soit des cellules de la thèque.
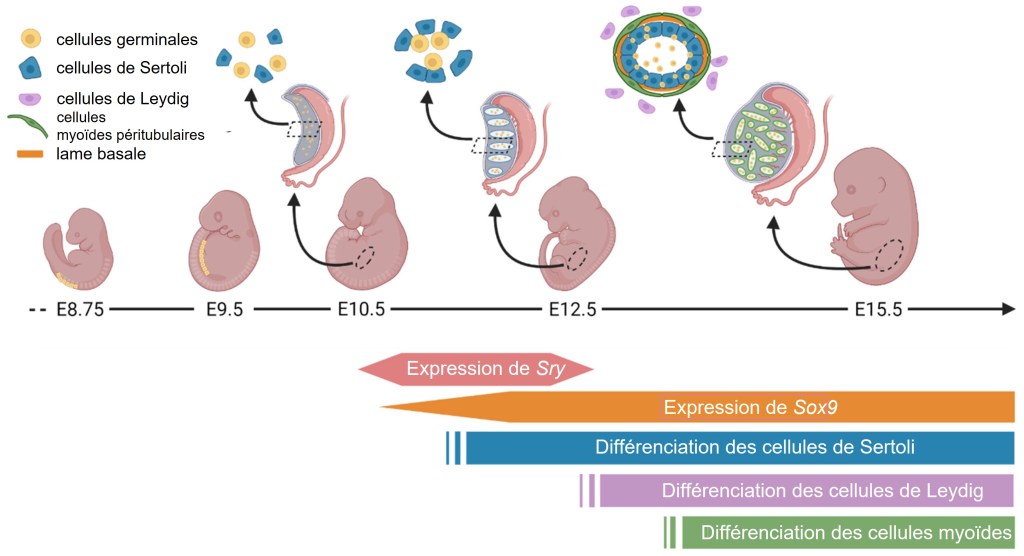
La détermination des cellules de Sertoli dépend du gène SRY (pour Sex-determining Region of Y chromosome) qui code un facteur de transcription qui active l’expression de Sox9. Cette activation a lieu entre 11 et 11,25 jours après la fécondation chez la souris. Cette fenêtre temporelle est essentielle car s’il y a un retard de 6 heures dans l’expression de SRY puis dans l’activation de l’expression de Sox9, il y a le développement d’ovaires au lieu de testicules (l’expression de Sox9 est activée mais pas maintenue suffisamment longtemps) (Hiramatsu et al., 2009).

(A) Schéma de l’emplacement de Enh13 en amont de Sox9. Les flèches turquoises et violettes représentent les sgRNA externes et internes utilisés pour supprimer Enh13 par la technique CRISPR/Cas9. Les flèches noires représentent les amorces PCR utilisées pour génotyper les embryons. (B) Images en fond clair et sections colorées à l’hématoxyline et à l’éosine (H&E) des gonades E13.5 XY Enh13+/+, Enh13+/- et Enh13-/- et XX Enh13+/+. On voit les tubes séminifères en développement dans les gonades qui ont un phénotype mâle (les deux à gauche) (C) Immunomarquage des gonades E13.5 de type sauvage XY, Enh13+/-, Enh13-/- et XX de type sauvage. Les gonades ont été colorées pour le marqueur de cellules de Sertoli (présentes normalement que chez un mâle) SOX9 (vert), le marqueur des cellules de la granulosa (présentes normalement que chez une femelle) FOXL2 (rouge) et le DAPI (bleu). Les gonades à inversion sexuelle ne peuvent être distinguées des gonades WT XX, tandis que la délétion hétérozygote n’altère pas la morphogenèse des testicules. Barres d’échelle = 100 µm.
Le commentaire de cette figure est disponible en vidéo.
Source : https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6034650/
SRY maintient l’expression de Dmrt1 qui était jusque là exprimé dans la gonade bipotentielle et dont l’expression s’éteint dans les ovaires en absence de SRY (Kopp, 2012). Dmrt1 réprime l’expression de Foxl2 qui dirige le développement des ovaires et l’inhibition forcée de Dmrt1 aboutit au développement de cellules folliculaires ovariennes malgré l’expression de SRY (Matson et al., 2011). SRY provoque la production de prostaglandine D2 qui est nécessaire pour qu’un nombre suffisant de cellules soit déterminé en cellules de Sertoli (Wilhelm et al., 2005). Ces cellules prolifèrent abondamment, faisant quadrupler de volume la gonade jusqu’à E13,5. Les cellules de Sertoli s’aggrègent ensuite pour former les cordons séminifères (à 7 semaines de développement chez l’Homme) (Ungewitter et Yao, 2013). Elles sécrètent en coopération avec les cellules myoïdes péritubulaires une lame basale autour des cordons séminifères, créant une compartimentation essentielle à l’intérieur du testicule.
Les cordons restent pleins jusqu’à la puberté. Ils se creusent alors d’une lumière et deviennent des tubes séminifères.
En dehors des gonades, se développent les canaux nécessaires au fonctionnement de l’appareil génital. Le canal de Wolff est initialement le canal du mésonéphros qui constitue le rein embryonnaire.
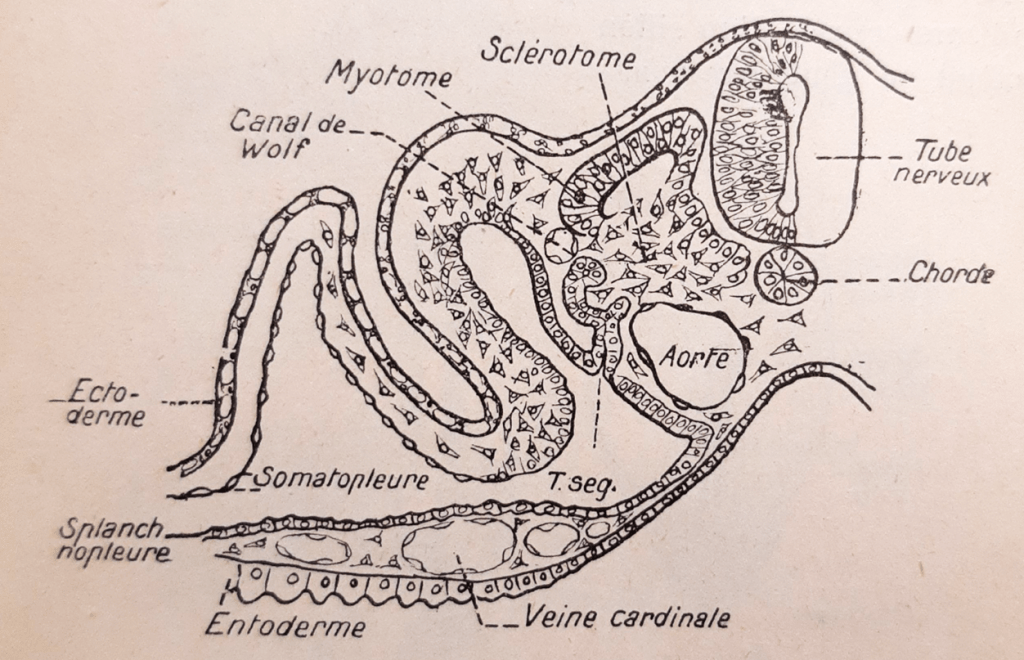
Ce rein disparaît à la fin du 2ème mois du développement embryonnaire chez l’Homme, ne laissant qu’une partie du canal de Wolff qui donne naissance à l’épididyme, aux canaux déférents et aux vésicules séminales sous l’influence de la testostérone produite par les cellules de Leydig dans les testicules. Par ailleurs, la testostérone fait différencier la partie pelvienne du sinus urogénital en prostate.
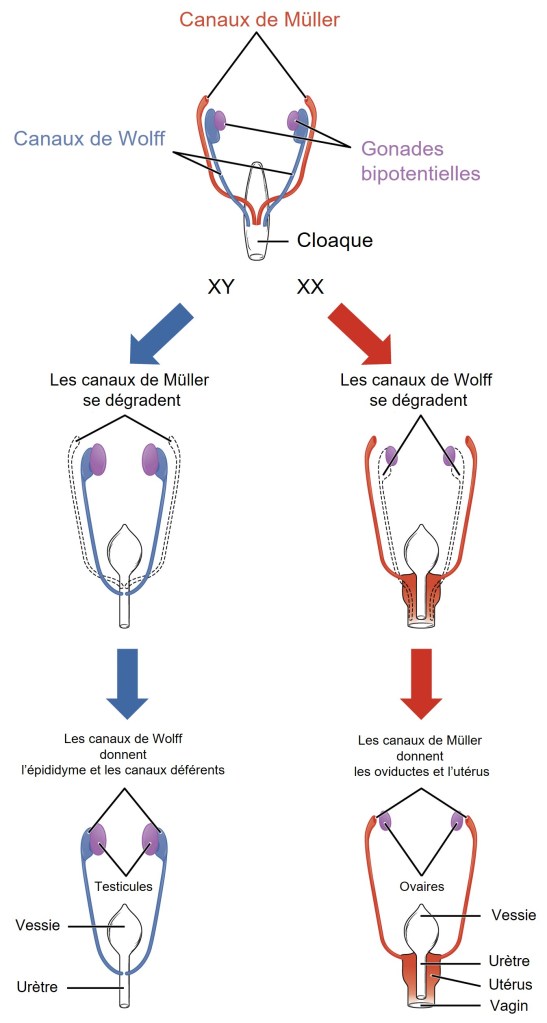
Les expériences de Jost réalisées dans les années 1940 ont été une étape importante pour comprendre les mécanismes mis en jeu :
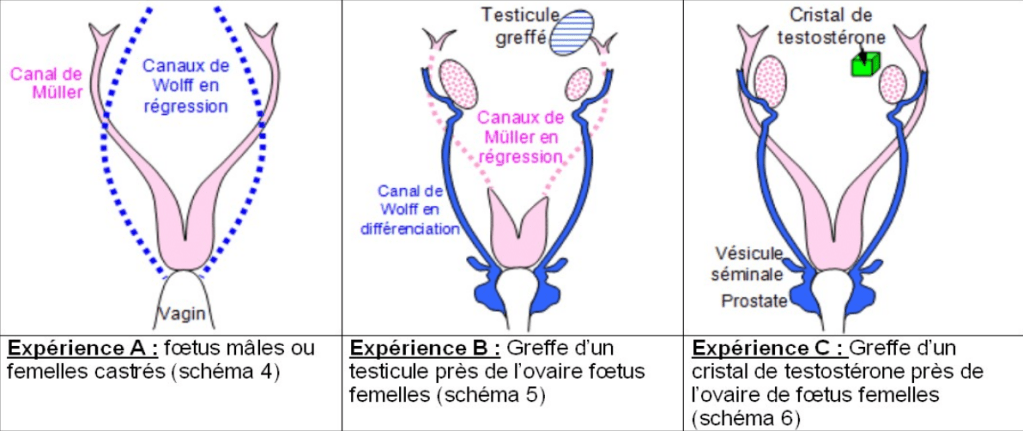
Chez le mâle, le canal de Müller régresse (à partir de 14,5 jours après la fécondation chez la souris) sous l’action de l’hormone anti-Müllerienne (AMH) produite par les cellules de Sertoli. Sox9 se fixe directement sur le promoteur du gène codant AMH et active sa transcription (De Santa Barbara et al., 1998).
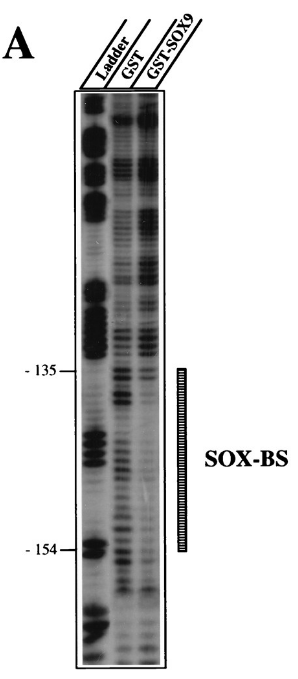
Une version commentée de cette figure est disponible en vidéo.
Source : https://journals.asm.org/doi/10.1128/MCB.18.11.6653
SOX9 n’est pas le seul facteur de transcription à se fixer sur ce promoteur : il y a aussi SF-1 et GATA4.
L’AMH est une protéine de la famille des ligands TGFβ qui se fixent sur des récepteurs sérine/théronine kinases. Elle agit non pas directement sur les canaux de Müller mais sur le mésenchyme autour qui envoie ensuite des signaux aux canaux qui induisent leur apoptose.
La migration des testicules de l’abdomen vers le scrotum se fait entre le 7ème et le 8ème mois de grossesse. L’absence de descente testiculaire appelée cryptorchidie (2% des naissances) provoque une stérilité car la spermatogenèse ne peut se faire à la température du corps mais à une température inférieure (33°C environ). Les mécanismes à l’oeuvre liant température et spermatogenèse sont en cours d’étude. Par exemple, le microARN miR-210 qui a son expression augmentée chez les patients atteints de défauts de maturation de spermatozoïdes a aussi son expression fortement augmentée chez des patients atteints de cryptorchidie (Duan et al., 2016). Des anomalies épigénétiques de la méthylation de l’histone H3 est aussi observée dans les spermatogonies en dégénérescence lors d’une cryptochidie (Kuroha et al., 2025).
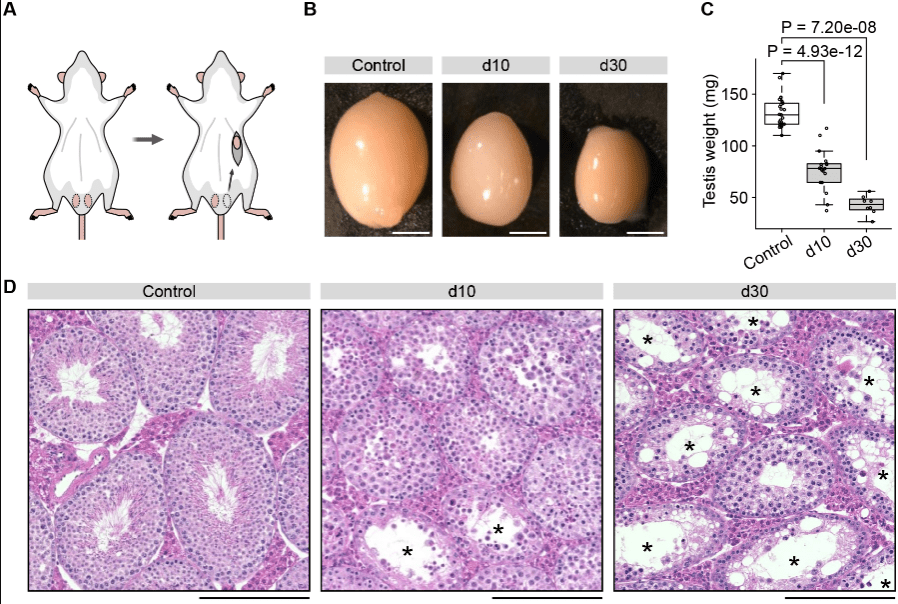
(C) Évolution du poids testiculaire, montrant une diminution significative dans les groupes d10 et d30 par rapport au contrôle. (D) Coupes histologiques colorées à l’hématoxyline-éosine de testicules contrôles et cryptorchides, révélant une désorganisation progressive de l’épithélium séminifère, une raréfaction des cellules germinales et l’apparition de tubules atrophiques et vacuolisés marqués par des astérisques. Source : https://journals.biologists.com/dev/article/152/2/dev204239/365003/Abnormal-H3K27me3-underlies-degenerative
Signalons que la migration testiculaire définitive dans le scrotum ne concerne que les Primates, les Ongulés et les Marsupiaux. Chez les Rongeurs, les Insectivores et les chauve-souris, les testicules peuvent remonter temporairement dans la cavité abdominale.
On voit que l’expression du gène SRY induit une cascade d’évènements qui aboutit au phénotype génital mâle. Il n’y a pas d’effets de dosage comme chez d’autres organismes. Les patients atteints du syndrome de Klinefelter sont XXY. Malgré la présence de 2 chromosomes X, le chromosome Y assure que les patients ont des organes génitaux mâles normaux jusqu’à la puberté où les testicules deviennent plus petits que la normale et où la spermatogénèse ne se fait pas correctement. Les patients sont stériles. Mais en ce qui concerne le développement embryonnaire, tout se passe bien.
À partir de la gonade bipotentielle, les ovaires se développent avec un programme génétique précis chez les embryons sans chromosome Y. Les cordons de cellules en formation au centre de la gonade dégénèrent et ce sont des cordons de cellules à la périphérie qui se développent, donnant les cellules folliculaires. Les cellules les plus proches des ovocytes deviennent les cellules de la granulosa tandis que les cellules les plus éloignées deviennent les cellules de la thèque. Ces processus de développement dépendent de l’expression de Wnt4 et la R-spondine qui accentue son effet : ensemble, ils activent fortement la voie canonique Wnt/β-caténine (Boyer et al., 2010, Chassot et al., 2014). Cette voie aboutit à l’inhibition de l’expression de Sox9 qui ne peut plus agir pour faire produire des testicules (Kim et al., 2006). DAX1 a été proposé comme une cible directe de la voie Wnt, qui antagonise ensuite l’action de SRY sur l’expression de Sox9 (Jordan et al., 2001).
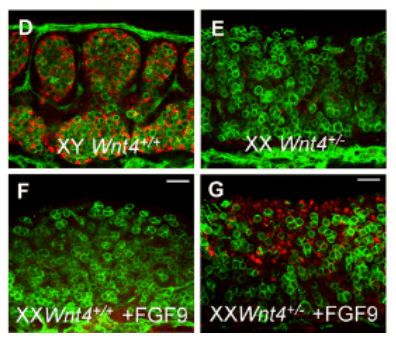
Ainsi, une production insuffisante de WNT4 peut aboutir au développement de testicules à la place des ovaires chez un foetus XX (syndrome SERKAL) (Mandel et al., 2008). A l’inverse, une quantité trop forte de la voie de signalisation canonique Wnt/β-caténine peut aboutir à un développement d’ovaires chez des patients XY. Cela peut être provoqué par une duplication d’une région du chromosome 1 qui contient les gènes WNT4 et R-SPONDINE (Jordan et al., 2001).
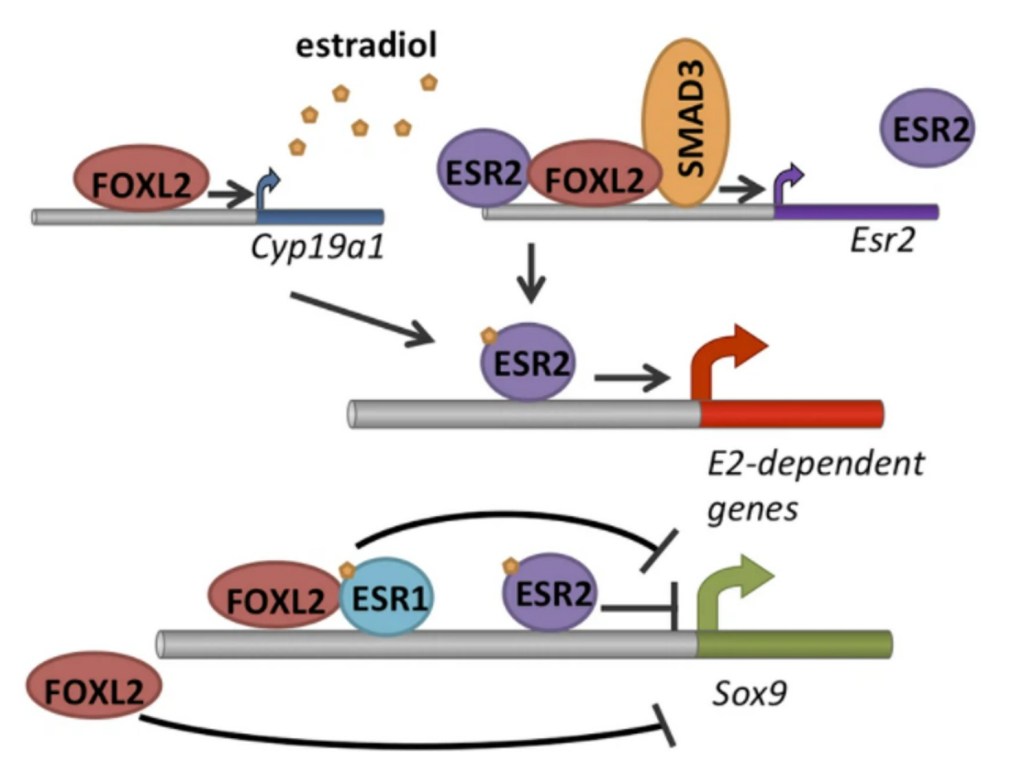
En parallèle de la voie Wnt/β-caténine, le gène Foxl2 codant un facteur de transcription à boîte Forkhead voit son expression activée dans les ovaires et il est essentiel pour la mise en place de l’organisation des cellules folliculaires autour des ovocytes. Si on le délète chez l’adulte, les cellules folliculaires changent d’aspect et présentent des caractères rappelant les cellules de Sertoli avec l’expression de Sox9 qui est activée (Uhlenhaut et al., 2009). Foxl4 est donc un facteur essentiel au maintien de l’identité féminine des structures ovariennes car il empêche leur transdifférenciation en structures masculines (Georges et al., 2014). La répression qu’exerce Foxl2 sur l’expression de Sox9 se fait de manière conjointe avec le récepteur alpha aux œstrogènes ESR1. Foxl2 a aussi d’autres actions qui potentialisent les œstrogènes. Il augmente la transcription d’un gène codant une enzyme impliquée dans la synthèse des œstrogènes, l’aromatase Cyp19a1. Il stimule aussi la transcription du récepteur aux œstrogènes ESR2 (Georges et al., 2014).
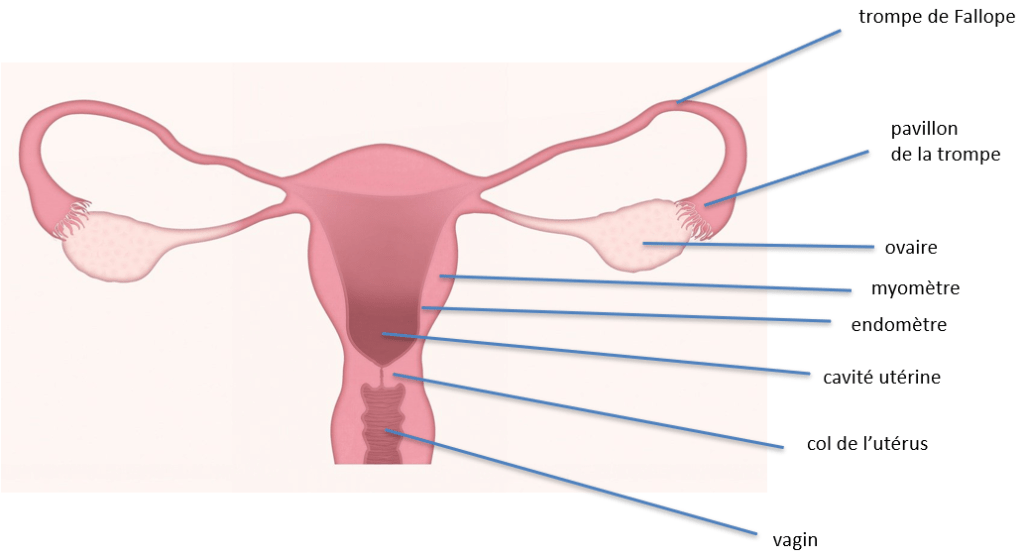
Les canaux de Müller sont maintenus car, en absence de cellules de Sertoli, il n’y a pas de production d’hormone anti-müllerienne. Sous l’action des œstrogènes, les canaux de Müller donnent les oviductes, l’utérus et la partie haute du vagin. Les canaux de Wolff qui ont besoin de recevoir de la testostérone pour survivre meurent par apoptose. Signalons qu’avant de disparaitre, les canaux de Wolff envoient des signaux qui sont nécessaire au bon développement des canaux de Müller (Atsuta et al., 2016).
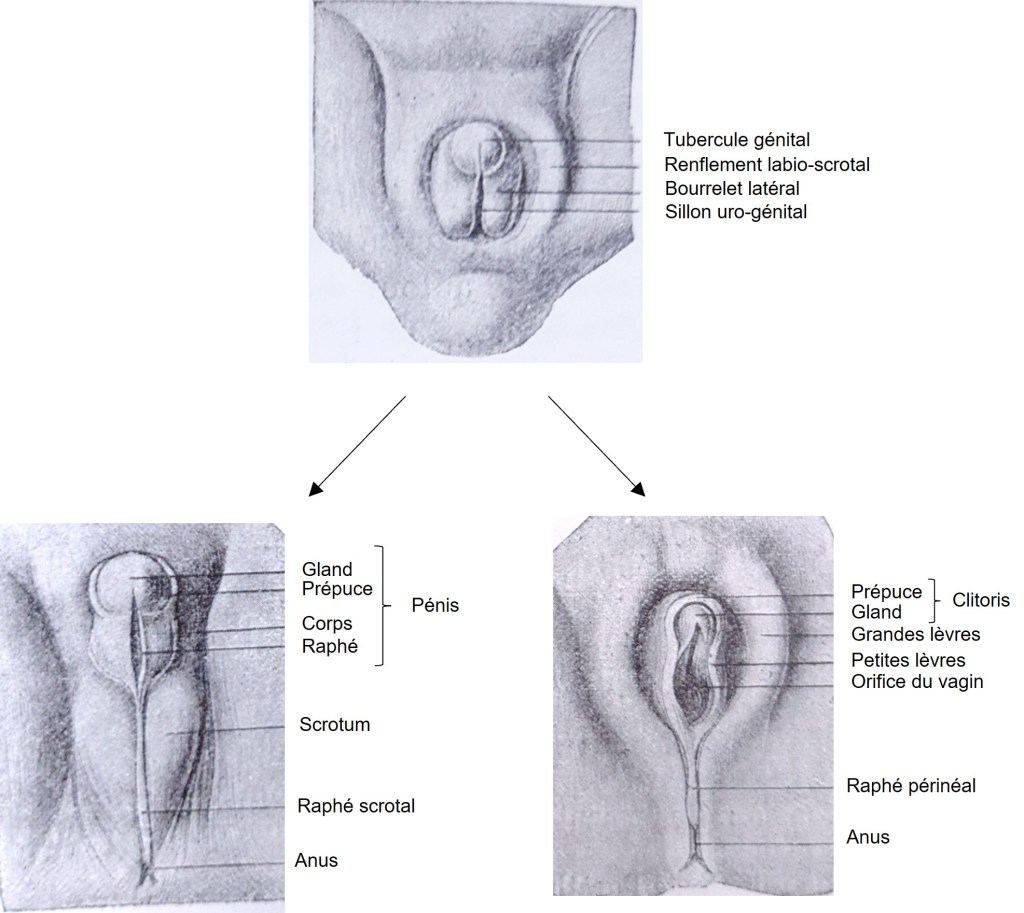
Alors que pour le développement des ovaires, la voie Wnt/β-caténine est cruciale, elle est en revanche inhibée lors du développement des autres organes génitaux femelles. Dickkopf, un inhibiteur de la voie Wnt est exprimé dans le tubercule génital qui finit par donner le clitoris et les grandes lèvres sous l’influence des œstrogènes. Les souris mâles présentant des mutations dans le gène codant le récepteur des androgènes (AR) ou dans le gène codant la 5α-réductase, qui convertit la testostérone en dihydrotestostérone (DHT qui a trois fois plus d’affinité pour le récepteur aux androgènes que la testostérone), développent des organes génitaux externes féminisés. En effet, normalement chez les mâles, la DHT inhibe l’expression de Dickkopf ce qui permet à la voie Wnt d’agir et de transformer le tubercule génital en pénis et en scrotum (Miyagawa et al., 2009).
Le développement (et notamment la croissance) des organes génitaux mâles se termine à la puberté. A partir de 10 ans, la kisspeptine dans l’hypothalamus augmente la sécrétion de GnRH ce qui induit en cascade l’augmentation de la production de LH et de FSH dans l’adénohypophyse puis de testostérone dans les testicules (Terasawa et al., 2013).
Le développement des cellules germinales
est étudié sur la page suivante.